Müelofibroos (MF) on müeloproliferatiivsete haiguste gruppi kuuluv luuüdi kasvajaline haigus. See on krooniline haigus, mille puhul tekib luuüdis ebanormaalselt palju fibroosi (kiulist armkude), mistõttu väheneb normaalselt vererakkusid tootva luuüdi pind. MF võib tekkida iseenesest (primaarne müelofibroos) või patsiendil, kellel on varem diagnoositud mõni teine luuüdi haigus (nt tõeline polütsüteemia või essentsiaalne trombotsüteemia). Ravi ei sõltu siiski sellest, kuidas haigus on tekkinud.
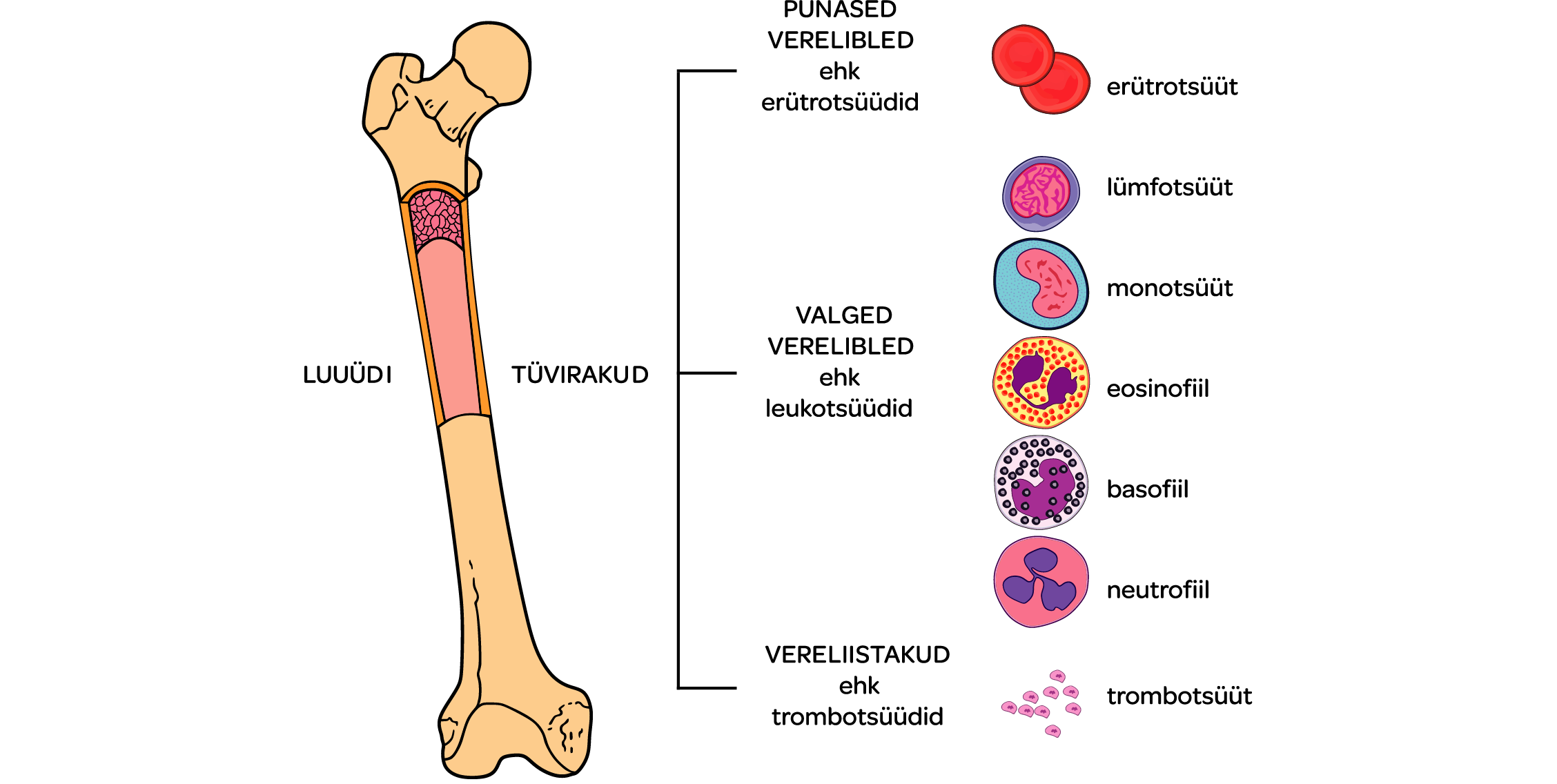
MF on harvaesinev haigus. Seda diagnoositakse keskmiselt 1,5 juhtu 100 000 inimese kohta aastas. Diagnoosimise aluseks on vereanalüüsid, luuüdi histoloogiline uuring ja kõhu ultraheliuuring.
MF-i põhjustab muutus luuüdi tüvirakus. Hiljuti on teadlased avastanud DNA muutused, mille tulemusena on normaalne vereloome regulatsioon häiritud ning teatud rakke toodetakse rohkem, kui keha vajab.
Selle tulemusena tekib luuüdi sidekoestumine ning väheneb normaalsete vererakkude tootmine. Järk-järgult areneb aneemia, madalaks võivad muutuda trombotsüütide ja leukotsüütide väärtused. Põrn ja maks võivad kompensatoorselt vererakkude tootmise üle võtta, nende organite suurenemine võib patsiendile kaebusi põhjustada.
Kõige sagedamini, umbes 60% juhtudest leitakse muutus janus kinaas 2 geenis (JAK2) ning umbes 30% kalretikuliini geenis (CALR). Harvem leitakse muutus sarnase toimemehhanismiga MPL geenis.
Geneetiliste muutuste tekkepõhjus ei ole teada. Võimalikuks riskifaktoriks on kokkupuude kemikaalide ja ioniseeriva kiirgusega.
Müelofibroos ei ole pärilik haigus ja seda ei ole võimalik ära hoida!
Sümptomid
MF diagnoositakse enamasti patsiendi kaebuste tõttu, kuid mõnikord viivad diagnoosini juhuslikult leitud verenäitude muutused.
Sagedasemad kaebused on järgmised:
- aneemiast ehk kehvveresusest väsimus, nõrkus, hingeldus, õhupuudus, südamekloppimine, kahvatus;
- põrna (ja maksa) suurenemisest valu ülakõhus, täiskõhutunne, kaalulangus;
- üldsümptomid nagu suurenenud öine higistamine, palavik, naha sügelus;
- valgeliblede vähesusest sagedased infektsioonid;
- luu- ja liigesevalud.
12–25% patsientidest võib haigus muutuda ägedaks müeloidseks leukeemiaks.
Ravi
Ravi eesmärgiks on sümptomite leevendamine, elukvaliteedi parandamine ja võimalusel elu pikendamine.
Ravi alustatakse sümptomite tekkimisel. Sümptomeid aitab hinnata MPN-SAF TSS küsimustik, mille annab täitmiseks raviarst või meditsiiniõde.
Patsiendid, kellel ei esine haiguse sümptomeid, nt põrna suurenemist, sügavat aneemiat või teisi komplikatsioone, võivad ravi mitte vajada. Stabiilne seisund võib püsida aastaid, kuid patsient vajab regulaarset tervise hindamist hematoloogi poolt. Uuringud ei ole tõestanud, et ravi alustamisel enne sümptomite teket prognoos paraneks.
Hetkel ei ole olemas haigusest tervendavat ravimit. Teiselt inimeselt pärinevate (allogeensete) luuüdi tüvirakkude siirdamine on ainuke potentsiaalselt müelofibroosist tervendav raviviis, kuid seda on võimalik teostada vaid noorematel, ilma oluliste kaasuvate haigusteta patsientidel. Seega on tüvirakkude siirdamine sobiv vähem kui 5% MF-iga patsientidest.
Ravivõimalused
Kasutatavad ravimid
JAK-inhibiitorid on ravimirühm, mille sihtmärgiks on müelofibroosi põhjustava rakusisese JAK-STAT signaaliraja aktiivsuse pärssimine. Need ravimid aitavad efektiivselt vähendada põrna suurust ja üldsümptomeid ning võivad pikendada elulemust.
Ravimite toimemehhanismist tulenevalt võib ravi alguses süveneda aneemia ja väheneda vereliistakute arv. Muud sagedasemad kõrvaltoimed on peavalu ja pearinglus, veritsus, infektsioonid. Ravi ei tohi järsku katkestada, kuna siis võivad tulla haiguse sümptomid kiiresti tagasi.
Keemiaravis kasutatakse kasvajavastaseid (tsütotoksilisi) aineid kasvajarakkude hävitamiseks. Seda ravimeetodit võib kasutada ka MF-i ravis, eriti raskete sümptomite korral. Keemiaravi võib aidata vähendada põrna ja maksa suurust, kontrollida teisi sümptomeid. Keemiaravi ei pruugi sobida kõigile.
Hüdroksüuurea ehk hüdroksükarbamiid on kõige sagedamini ja enamasti esimesena kasutatav keemiaravim põrna suuruse ja teiste haigussümptomite vähendamiseks. Hüdroksüuureat võetakse kapslitena iga päev kodus. Enamasti on ravim hästi talutav. Kõrvaltoimetena võivad tekkida vererakkude arvu langus, nahalööve, jalahaavandid, iiveldus ja kõhulahtisus.
Interferoon-alfat kasutatakse MF-i ravis noorematel patsientidel. Ravim on sarnane ainega, mida toodetakse ka organismi rakkudes infektsioonide ja kasvajaliste rakkude vastu võitlemiseks. Interferoon-alfat kasutatakse peamiselt suurenenud põrna, luuvalu ja kõrge trombotsüütide arvuga MF-i diagnoosiga patsientidel.
Põrna eemaldamine
Kirurgilist põrna eemaldamist kaalutakse, kui teised ravivõtted põrna suurenemisest tingitud sümptomite vähendamiseks ei ole aidanud ning puuduvad kirurgilise ravi vastunäidustused.
Operatsioonist loodetav kasu: sümptomite vähenemine, maksa siseneva veeni rõhu vähendamine, väiksem vereülekannete vajadus.
Riskid: infektsioonid, maksa suurenemine, trombotsüütide hulga suurenemine, tromboosioht, vahetud operatsiooniga seotud tüsistused.
Aneemia ravi
- Perioodilised punavererakkude ülekanded vähendavad aneemiast tingitud sümptomeid. Rohkete vereülekannete tulemusena võib organismis tekkida krooniline raua ülekoormus – liigne raud kuhjub organismis, kahjustades südant ja maksa. Liigse raua eemaldamiseks organismist võib olla vajalik spetsiaalse ravimi tarvitamine.
- Erütropoetiini (EPO) võib kasutada aneemia korral hemoglobiini taseme tõstmiseks. Selle grupi ravimeid manustatakse nahaaluste süstetena tavaliselt üks kord nädalas. Ravitulemused on paremad neil haigetel, kellel on madal seerumi EPO tase ja kes ei ole sõltuvad vereülekannetest. Kõrvaltoimetest on sagedasemad süstekoha valulikkus, vererõhu tõus ja suurenenud tromboosirisk.
- Hormoonravi glükokortikosteroididega kasutatakse eelkõige autoimmuunsest hemolüüsist põhjustatud aneemia korral (kui keha toodab enda punavererakkude vastaseid antikehi), kuid võib aidata ka mittehemolüütilise aneemia korral hemoglobiini taset tõsta. Hormoonravi kasutatakse ka kombinatsioonis mõne teise ravimiga. Sagedasemad kõrvaltoimed on iiveldus, kõrvetised, peavalu, unehäired, osteoporoos.
Kiiritusravi
Madalas doosis kiiritusravi kaalutakse põrna mahu vähendamiseks, kui teised ravimeetodid ei ole andnud soovitud tulemusi. Kiiritusravi võib suurendada infektsioonide riski. Selle ravimeetodi efekt on ajutine, kestes enamasti kuni pool aastat.
Prognoos
MF-i puhul ei eristata staadiumeid. Prognoosi elulemusele hinnatakse igal patsiendil individuaalselt. Sõltuvalt vanusest, vereanalüüsi näitudest ja üldsümptomitest jaotatakse patsiendid riskigruppidesse (riski hindamise skaalad IPSS ja DIPSS). Mõnikord võetakse riski määramisel arvesse ka vereülekannete vajadust ja muutusi raku kromosoomides (riski hindamise skaala DIPPS plus). Riskigrupist sõltub nii ravi kui ka prognoos. Haiguse kulg on erinev ja eeldatav eluiga haigusega võib varieeruda mõnest aastast kuni >10 aasta. Ravitulemused on individuaalsed ja ei ole ennustatavad.
Koostatud: dr Marge Rahu, dr Halliki Kõdar, dr Maris Pärnat, dr Kreete Ilves ja dr Mirja Varik, Eesti Hematoloogide Seltsi müeloproliferatiivsete kasvajate töörühma liikmed

